
STツムジです。訪問の言語聴覚士として、在宅をまわっています。
言語聴覚士は、摂食嚥下リハビリテーションの専門家です。
先日、こんなtweetをしました。
職場の勉強会。
テーマは窒息。元施設勤務の看護師。
窒息した食物は、圧倒的に、かまぼこやちくわなど練りものが多かった。
正月はもちも提供していたが、一度もなかった。
「気をつけて、よく噛んで」と声をかけて見守っていたからでは。練りもの、丸飲み注意!
嚥下の意識化が大事ですねー。— STツムジ@介護分野 (@hidaritsumujist) 2018年8月10日
高齢者の窒息といえば、「もち」のイメージが強いのですが、現場ではそうとも限らないようですね。
高齢者の窒息を引き起こしやすい食品や、窒息する原因、窒息時の対応方法についてお伝えします。
高齢者の窒息の原因となる食品
同僚の看護師からは窒息しやすい食品は「練り物」という、経験に基づく答えが聞けました。
tweetに対し、介護の現場で働く方々からも複数の意見をいただきました。
意見には次のようなものがありました。
「家族の差し入れのあんぱんを夜にのどに詰まらせて亡くなった方がいた」
「みかんの薄皮を吸引した」
「はんぺんの吸い物で窒息した患者さんがいた」
「レタスなど葉物野菜が地味に怖い」
こうして見てくると、窒息しやすい食べ物は、ある程度の大きさのかたまりものと、ペラペラした薄いものがあることがわかります。
パンは口のなかで押しつぶされるとかたまりになります。
ごはんで窒息するのも同様です。
はんぺんはある程度の大きさで提供されていたものと推測できます。
このような、かたまりのものが窒息するのは、想像がつきます。
レタスなどの葉物野菜、みかんの薄皮のようなペラペラしたものはちょっと意外に感じませんか?
薄いものは実は噛みにくいのです。
薄いものがそのまま吸い込まれることで、のどの奥にぺたっとはり付いて、気道(呼吸のときの空気の通り道)をすぽっとふさいでしまいます。
ペラペラとした薄いものが窒息しやすいのは盲点ですよね。
巻きずしの海苔もこれに当てはまります。
もちが安全というわけでは決してないのですが、もち=窒息の危険性が高いというイメージが浸透している分、ご本人も周りも気を付けることで窒息が回避できている部分があります。

ご本人も周りも「嚥下を意識すること」が大事ですね。
高齢者が窒息しやすい原因
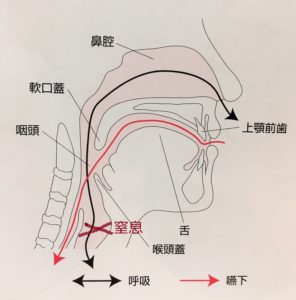
咽頭腔が広い
高齢者は加齢により、喉頭の位置が下がっており、咽頭腔とよばれる、のどのなかの空間が若年者より広いのです。
前述の元施設看護師は、利用者さんが「上の義歯」を誤飲してしまい、耳鼻科のスコープで取ってもらったことがあると話していました。
飲み込んだのは、部分義歯ではないですよ、上の総義歯(総入れ歯)らしいです。
認知症がある方だったそうですが、どうやって飲み込んだのだろうと不思議に思う大きさですが、それだけ咽頭腔が広いということですね。
臼歯がない
臼歯(きゅうし)とは奥歯のこと。
後方にあるサイコロ型の歯のことです。
食べ物は前歯で噛みちぎり、臼歯ですり潰します。
臼歯の臼は「うす」という意味ですから、噛みつぶし、挽くと歯ということですね。
臼歯がなければ、すり潰しができないため、丸飲みにつながります。
自分の歯がない場合は、義歯を使用することが大事ですね。
食べるスピードが速い
高齢者(特に認知症の方)は、口にあるものを噛んで飲み込む前に次のものを口に詰め込み、結果、のどに詰めてしまうことがあります。
「よく噛んで」と声をかけることや、食事中の水分摂取を促すことで、詰め込みを防ぎます。

高齢者は丸飲み、詰め込みからの窒息が多いと理解しましょう。
丸飲み・窒息を防ぐため、義歯の使用を調整したり、咀嚼を促す声かけをしたりすることが重要です。
窒息の症状
窒息が起こると、最初はむせ(咳込み)が見られます。
高齢者になると、咳反射が弱くなり、詰まりかけた食べものを喀出する(息で出す)ことが難しくなります。
詰まったものが原因で息ができなくなると、顔が真っ赤になり、のどを押えたり、のどの辺りをかきむしるような動きになることもあります。
その後、口唇が真っ青になり、ひどい場合は1分~数分ほどで意識を失うこともあります。
そして、呼吸が停止し、遅れて心臓も止まります。
のちに蘇生できたとしても、脳に血液が行き届かない時間が長くなると、命は助かっても脳に後遺症が出る場合があります。
窒息には「完全な窒息」と「部分的な窒息」があります。
完全に気道が塞がれてしまうと、声が出ません。
作業療法士である夫が精神科の病院で働いていたときのこと。
食べるときにいつもはにぎやかな方が「今日はやけに静かだな」と思って声をかけると、下をむいてうなだれていてすでに口唇が真っ青になっていたことがあったそうです。
窒息をするときにはうめいたり、大声を出して苦しんだりするイメージがありますが、一気に気道がふさがれると声を出す間もなく、静かになってしまう場合があるんですね。

大勢が一斉に食事をする食堂などでも発見が遅れる場合があり、要注意です。
特に嚥下障害が比較的軽度な方ほど、周りは油断しがちなので、軽度の方でも見守りや声かけを欠かさないようにしたいですね。
窒息時の対応(応急処置)
対応できるのが自分しかいないか、複数人いるか、対象者の意識があるかないかで選ぶ対応方法が変わってきます。
複数いれば救急車を呼ぶ人、吸引器を取ってくる人など同時進行にできますが、1人しかいなければ、1つずつ試すしかありません。
- 救急車を呼ぶ
- 咳を促す
- 姿勢(顔の向き)を変える
- 指で掻き出す
- 腹部圧迫法
- 背部叩打法(はいぶこうだほう)
- 吸引
5.腹部圧迫法、6.背部叩打は意識がない場合には行いません。
意識がない場合は気道確保→心肺蘇生法を行います。
ひとつずつ詳しくみていきます。
救急車を呼ぶ
救急車の現場到着所要時間は全国平均で8.6分(平成28年12月消防庁の発表による)です。
呼吸が止まってから、救急車を呼んでも到着までに時間がかかります。
救急車が着いた時に窒息が解消されていたら、それはそれでいいのです。
救急車を呼ぶなんて大げさなと思わず、思い切って呼びましょう。
咳を促す
咳で喀出できる場合があるので、「強く咳をして」と声をかけます。
咳で窒息物を出すことは非常に効果的な方法です。
姿勢(顔の向き)を変える
気道を完全に塞いでいない場合は、姿勢を変えることですきま(空気の通り道)ができることがあります。
顔の向きを変えて、すきまができれば、咳が出やすくなることもあります。
指で掻き出す
口を開けさせ、つまったものが指の届く範囲にある場合のみ、指でかき出したり、引っ張り出したりします。
かまれないように注意が必要でハンカチやタオルを指に巻いたり手袋を使用することが推奨されますが、とっさのときには難しいですよね。
前述の施設看護師も、「窒息した!」と呼ばれていったときには、迷わず対象者の口のなかにそのまま手を突っ込んだと言われていました。
さらに奥に押し込んでしまう可能性がこわいという意見もありますが、一分一秒を争う緊急時にはそうも言っていられないですね。
腹部圧迫法
- 患者の後ろに立ち、片手で握りこぶしを作る。
- 握りこぶしの親指をへそとみぞおちの中間点くらいにあてる。
- 反対の手で、握りこぶしを包み込む。
- 横隔膜を上側に持ち上げるようにしてグっと腹部を突き上げて圧迫。
※骨折する危険性があるため、胸骨ではなく、横隔膜を圧迫する
背部叩打法(はいぶこうだほう)
- 患者を立たせるか座らせるかして、うつむかせる
- 片手を患者の上腹部にあてる
- もう一方の手のひらの手首に近い部分で左右の肩甲骨の中間あたりを力強く叩く
身体の小さな方であれば、身体を持ち上げて逆さにして(頭を下にして)背中を叩くのが最も効果的です。
成人の身体を持ち上げるは簡単ではないので、なるべくうつむかせて頭を上げた姿勢で行います。
見分けるのが難しいのですが、窒息ではなく誤嚥しているときは背中をとんとん叩くのはいい方法ではありません。
詳しくはこちらをどうぞ

吸引する
吸引器または掃除機に専用のノズルをつけて吸引します。
手動式の吸引器にはこちらのようなものがあります。
現在市販されている掃除機用の吸引ノズルはこちらのものがあります。
使うときに舌を吸い込んでしまわないようにノズルを奥まで入れてから、掃除機のスイッチを入れるのがポイントだそうです。
前述の施設看護師によると、施設には吸引ノズルは用意してあったものの、一度も使ったことはなく、「お守り」程度の存在だったと言われていました。
ただ、掃除機用のノズルは2千円程度で買える安価なものなので、窒息対応に万全を期すために用意しておくことをおすすめします。
まとめ
高齢者が窒息しやすい食べ物には、もちや練り物のようなかたまりだけでなく、海苔のようなペラペラした薄いものもある。
高齢者は丸飲み、詰め込みからの窒息が多いと理解し、窒息を防ぐため、義歯の使用を調整し、咀嚼を促す声かけをして「嚥下を意識化」することが重要。
窒息の対応は時間が命、準備は万全に、行動は迅速に。

窒息対応マニュアルを作る、病院・施設が増えていると聞きます。
それだけ窒息の件数が多いこともありますし、訴訟のケースが増えてきているせいもあるのではないでしょうか。
窒息に限らず、嚥下障害のリスク管理についてはこちらもどうぞ。







コメント
[…] […]
[…] […]
[…] […]